はじめに
大腸は、食べ物の最後の通り道です。小腸に続いて、右下腹部から始まり、おなかの中をぐるりと大きく時計回りに回って、肛門につながります。長さは1.5〜2mほどの臓器で、「結腸(盲腸、上行結腸、横行結腸、下行結腸、S状結腸)」と「直腸(直腸S状部、上部直腸、下部直腸)」に分かれます(図1)。 大腸がんは、大腸(結腸・直腸)に発生するがんで、腺腫という良性のポリープががん化して発生するものと、正常な粘膜から直接発生するものがあります。日本人ではS状結腸と直腸にがんができやすいといわれています。
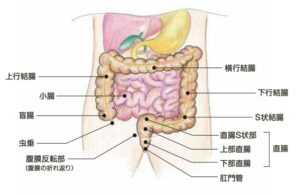
(図1 大腸の構造)
大腸癌の罹患率(新たにがんと診断されること)
がんの中で日本人が最も多くかかっている「大腸がん」、新たに大腸がんと診断される人は、1年間で15万3千人もいます。高齢化と食生活の欧米化などにより年々増えています。
2022年のがんの罹患数の中では、男性では3位(15.5%)、女性では2位(15.6%)で、総数では1位となっており日本人にとって最も身近ながんの1つといえます。
大腸がんは、性質が比較的おとなしく、転移しても切除可能な場合が多く、早期に発見して適切な治療を受けることで治る可能性が高い癌です。
我が国のがん罹患率(新たにがんと診断されること)は、2016年から全国がん登録で把握されています。それによると、2018年に新たに診断されたがんは約98万900例で、男性が女性の約1.3倍です。部位別の罹患率は、男性では前立腺が最も多くがん罹患率の16.5%を占め、次いで胃癌(15.6%)、大腸(15.5%)、肺(14.7%)、肝臓(4.7%)の順。女性では、乳房が最も多く22.2%、次いで大腸(15.6%)、肺(9.7%)、胃(9.3%)、子宮(6.8%)の順となっています。
※参考はこちら→公益財団法人がん研究振興財団
内視鏡治療
がんが粘膜内にとどまっている、または粘膜下層の浅い部分までにとどまっていると予想されるものや無理なく1回で切除できる大きさのものが適応です。内視鏡治療では、お腹に傷をつけることなく、大腸内視鏡を用いてがんを切り取ることが可能です。 がんを切除した切り口(断端)にがんが露出している場合や、がんが粘膜下層の深部まで達している場合、血管やリンパ管にがん細胞が入り込んでいる場合などは、リンパ節転移の可能性が約10%程度あるため、追加手術(腸管切除+リンパ節郭清)がすすめられます。
手術療法
手術療法には腹腔鏡手術と従来通りの開腹手術があります。 開腹手術は従来通りお腹を大きく切る手術で、腹腔鏡手術とは、開腹手術と比べてがんの根治性を損なうことなく、体表につけられる傷をなるべく小さくすることを目的とした手術です。お腹の中に炭酸ガスを入れて風船のようにふくらませて空間を作り、カメラが目の代わりになり細長い道具を使って手術をします。(図2)術後の回復の早さ、癒着・出血・痛みの少なさなど多くのメリットがあります。腸管の切除範囲、リンパ節の切除範囲、がんの治りやすさには、開腹手術と腹腔鏡手術での違いはありません。
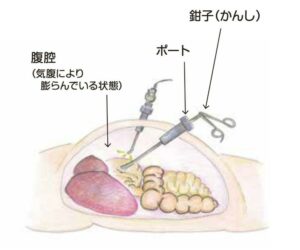
(図2 腹腔鏡下手術のイメージ)
がんが大きいと小さな傷から出ないのであまり大きな癌は適しません。腸閉塞だと膨らんだ腸が邪魔をして空間が小さくなり手術は困難となります。小さな傷からカメラや鉗子を入れるため激しい癒着では入らないことがあります。 癌が大きくなると周囲に飛んでいる(転移)可能性もあり、約10㎝離したところまで腸管を切る必要があります。がんのできた場所によって切る範囲と切る血管が決まり奥の方までリンパ節を取っていきます。 がんを含めて扇型に血管と一緒にリンパ節を取ります。リンパ節を取ることを郭清といいます。切除範囲は癌の進行度、つまりどこまで癌が浸潤しているかによって決められます。(図3)
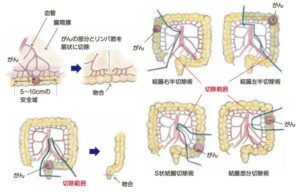
(図3 癌の切除範囲 郭清)
リンパ節とは腸管を養っている血管の周りにあり細菌が腸から全身にまわるのを阻止し、癌が全身に転移するのを防ぐ役目をしています。腸管に近いところから1群、2群、3群と分けています。腸管周囲のリンパを1群、中枢動脈手前のリンパを2群、中枢動脈周囲のリンパを3群としています。進行した癌の場合、癌から一番遠い部分(3群)まで切除していきます。
大腸がん取り扱い規約で見ると実際の動脈との関係はこの図のようになります。赤いリンパが1群、青が2群、黄が3群です。(図
4)
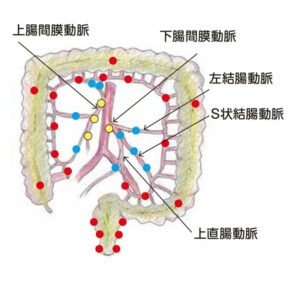 (図4 リンパ節と必要な血管)
(図4 リンパ節と必要な血管)
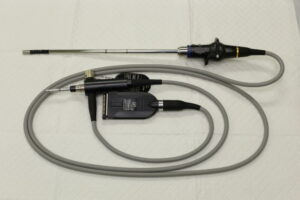
トロッカー:鉗子の出入りするところでお腹の中に炭酸ガスを入れて漏れないようにして何度も鉗子類を出入りさせる事が出来ます。炭酸ガスが漏れないような工夫がしてあります。(図5)

(図5 トロッカー:鉗子の出入りするところ)
鉗子:このような細長い道具を使って手術を進めます。腸をつかんでも大丈夫な腸鉗子タイプもあります。(図6)

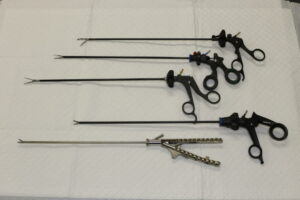

(図6 鉗子類)
エネルギーデバイス:血管を結紮して止めるのと同じ効果があります。超音波凝固切開装置は超音波で止血・切離します。リアシュガーは電気で血管等のたんぱく質を凝固させ止血します。止血力は強い。(図7)


(図7 エネルギーデバイス)
腹腔鏡下手術の長所と短所
| 長所 |
1.拡大した画面でより繊細な切除が行うことができる 2.傷が小さく目立たないため美容的に優れている 3.術後の痛みが開腹手術よりも少なく早期回復が可能 4.傷の感染などのトラブルが少ない 5.出血量が少ない |
|---|---|
| 短所 |
1.手で臓器を触ることができない 2.手術時間が長くなる(術式により異なりますが、30分から1時間程度) 3.技術を習得するのに時間や経験を要するため、術者・施設間で技術の差が大きい 4.気腹操作に伴う合併症(肺塞栓など) 5.切除できない癌もある |
腹腔鏡手術の精度を高め全国で一定のレベルで施行するために日本内視鏡外科学会による技術認定制度を行っています。ベテランの先生がビデオを確認する厳しい審査というものがあり2014年に大腸癌の腹腔鏡下手術で術認定医となりました。これも5年に一度更新しています。
現在は腹腔鏡下手術が当たり前の状態になってきています。
胆石手術もほぼ腹腔鏡下手術になっています。ロボット手術も盛んになりつつあり当院でも腹腔鏡下大腸切除を進めていきたいと思います。健診で見つかり受診された際は遠慮なくご相談ください。ご要望にそえるように頑張りたいと思います。



第28回 日本内視鏡外科学会総会「シミュレーターコンテスト」で優秀賞を受賞


- 寺岡記念病院 外科外来
- お電話:0847-52-3140
- 電話受付時間:午前9時00分〜午後12時00分(月〜土)
